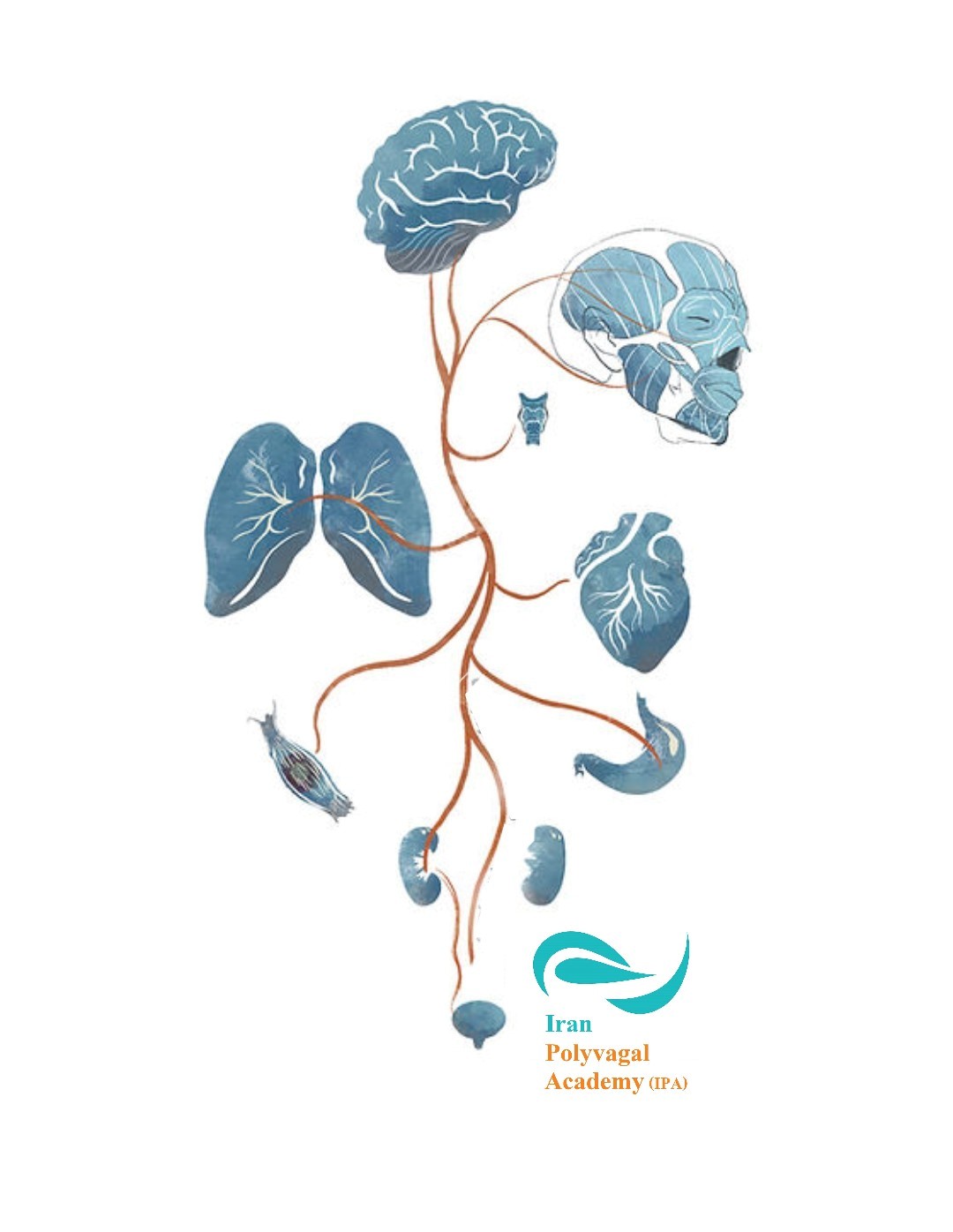
عصب واگ(Vagus Nerve) چیست؟
عصب واگ یک شاهراه برای ارتباط دوطرفه بین مغز و بقیه بدن است. این شاهراه عصبی بخش بزرگی از سیگنالهای حسی را از اندامهای داخلی دریافت کرده و فرمانهای حرکتی را از مغز به آنها منتقل میکند. این عصب بهعنوان تنظیمکننده کلیدی هموستاز (تعادل پیچیده و چند وجهی سیستم های مختلف بدن)، عملکردهای حیاتی خودکار بدن را پشتیبانی می کند که شامل تنظیم ضربان قلب، فرایند گوارش، پاسخ ایمنی، و تعدیل التهاب می شود [1, 2].
عصب واگ چه کاری انجام میدهد؟
خلقوخو (MOOD)
بهعنوان یکی از اجزای اصلی دستگاه عصبی پاراسمپاتیک، عصب واگ پاسخ بدن به استرس را تنظیم میکند. این عصب که بهعنوان عصب جمجمه ای دهم (Cranial Nerve X) شناخته میشود، از ساقهی مغز منشأ میگیرد و بر روی دستگاه لیمبیک که مسئول تنظیم احساسات و خلقوخو است، تأثیر میگذارد [1].
تنفس (BREATHING)
اگرچه عصب واگ در تنظیم خودکار (اتونومیک) تنفس نقش اساسی دارد، اما کنترل مستقیم دیافراگم را بر عهده ندارد. عصب فرنیک (Phrenic Nerve) که از طناب نخاعی گردنی (C3–C5) منشأ میگیرد، منبع اصلی حرکتی دیافراگم است. با این حال، عصب واگ الگوهای تنفسی را از طریق هماهنگی مدارهای ساقه مغز ــ از جمله هسته مبهم (Nucleus Ambiguus) و کمپلکس پره-بوتزینگر (Pre-Bötzinger Complex) ــ تعدیل میکند. این مدارها بر خروجی پاراسمپاتیک به اندامهای قفسه سینه تأثیر میگذارند.
این تنظیم موجب بروز پدیدهای به نام آریتمی سینوسی تنفسی (Respiratory Sinus Arrhythmia, RSA) میشود؛ ریتمی قابل اندازهگیری که بازتابدهنده تعدیل واگ بر ضربان قلب در طول تنفس است. از طریق این سازوکارهای یکپارچه، فعالیت واگ به هماهنگی بین ریتم قلبی و تنفسی کمک میکند و در نتیجه تبادل کارآمد دم و بازدم و انعطافپذیری سیستم عصبی خودمختار را پشتیبانی میکند.
گفتار (SPEECH)
عصب واگ با تنظیم عملکرد تارهای صوتی و هماهنگی با ریتمهای تنفسی، در کنار سایر سامانههای جمجمهای و قشری مغز، به تولید گفتار کمک میکند.
ضربان قلب و فشار خون (HEART RATE & BLOOD PRESSURE)
عصب واگ نقش کلیدی در تنظیم ضربان قلب دارد؛ با آزادسازی انتقالدهندههای عصبی خاص که موجب کاهش ضربان قلب و ایجاد حالت آرامش میشوند. شاخهی راست عصب واگ عمدتاً گره سینوسیـدهلیزی (sinoatrial node) را عصبدهی میکند و در تنظیم ضربان قلب نقش دارد، در حالیکه شاخهی چپ بیشتر بر هدایت دهلیزیـبطنی (atrioventricular conduction) تأثیر میگذارد و ممکن است در شرایط خاص، انقباضپذیری قلب را نیز تعدیل کند.
به این ترتیب، فعالیت واگ با ایجاد تعادل در سیستم قلبی–عروقی، هم ضربان قلب و هم الگوهای هدایت الکتریکی قلب را تنظیم کرده و به حفظ فشار خون و هموستاز بدن کمک میکند.
عملکردهای ایمنی و رفلکس التهابی (IMMUNE FUNCTIONS & THE INFLAMMATORY REFLEX)
عصب واگ نقش مهمی در تنظیم عملکرد ایمنی از طریق آنچه بهعنوان «رفلکس التهابی» شناخته میشود ایفا میکند—یک حلقه بازخوردی عصبیـایمنی. فیبرهای آوران واگ التهاب محیطی را شناسایی کرده و این اطلاعات را به هستهی راه نما (Nucleus Tractus Solitarius, NTS) در ساقهی مغز منتقل میکنند. پس از یکپارچهسازی مرکزی، سیگنالهای وابران واگ—بهویژه از طریق مسیر کولینرژیک ضدالتهابی—با اثرگذاری بر گیرندههای نیکوتینی استیلکولین (α7nAChRs) در سلولهای ایمنی، آزادسازی سایتوکاینهای پیشالتهابی را مهار میکنند. این تعدیل عصبیـایمنی به حفظ هموستاز سیستمیک کمک کرده، تنظیم خودکار بدن را به تابآوری ایمنی پیوند میزند و از بروز پاسخهای التهابی بیشازحد یا مزمن جلوگیری میکند.
گوارش (DIGESTION)
عصب واگ عملکرد دستگاه عصبی رودهای (Enteric Nervous System, ENS) را تعدیل میکند—دستگاهی که بهطور مستقل بخش عمدهای از عملکرد گوارشی ما را کنترل مینماید. اگرچه ENS بسیاری از جنبههای گوارش را مدیریت میکند، فیبرهای وابران واگ بر حرکت روده، ترشح آنزیمهای گوارشی، و هماهنگی فعالیت اسفنکترها تأثیر میگذارند. در عین حال، فیبرهای آوران واگ بهطور پیوسته سیگنالهای حسی را از دستگاه گوارش به ساقهی مغز منتقل میکنند و امکان تنظیم تطبیقی فعالیتهای گوارشی را فراهم میسازند. این ارتباط دوطرفه واگی نهتنها جذب مؤثر مواد مغذی و دفع ضایعات را پشتیبانی میکند، بلکه عملکرد دستگاه گوارش را به حالات هیجانی و خودکار بدن پیوند میزند—پویشی که در چارچوب نظریهی پلیوگال اهمیت ویژهای دارد، چرا که نشان میدهد تنظیم روده چگونه در نشانههای گستردهتر ایمنی و وضعیت فیزیولوژیک ادغام میشود.
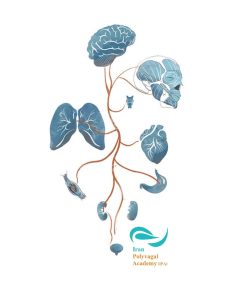
آناتومی عصب واگ (The Anatomy of the Vagus Nerve)
برای کسانی که به بررسی دقیقتر آناتومی واگ علاقهمند هستند، این نمودار گستره کامل عصب واگ را نشان میدهد، از جمله شاخههای آن به اندامها و بخشهای مختلف بدن.
عصب واگ از دو شاخه دوجانبه تشکیل شده است که از ساقه مغز منشأ میگیرند و بالای حفره قفسه سینه به هم میرسند.اگرچه هر دو شاخه در تنظیم خودکار بدن نقش مشترک دارند، اما دارای تخصصهای عملکردی هستند—بهویژه در سامانههای قلبیـعروقی و گوارشی.
یادداشت درباره عصبدهی لگنی (Note on Pelvic Innervation):
عصب واگ اندامهای قفسه سینه و بخش فوقانی شکم را عصبدهی میکند، در حالی که کنترل اندامهای لگنی توسط اعصاب خاجی نخاعی (S2–S4) انجام میشود. با این حال، ورودیهای حسی لگنی میتوانند بهطور غیرمستقیم از طریق مسیرهای مرکزی خودکار بر مدارهای واگ تأثیر بگذارند [6].
مجموعه واگ شکمی (Ventral Vagal Complex)
مجموعه واگ شکمی همراه با اعصاب جمجمهای V، VII، IX، X و XI، رفتارهای اجتماعی مانند آواپردازی گفتاری (vocal prosody)، حالات چهره و نگاه را سازماندهی میکند. (به بیان نظریه پلیوگال، این مجموعه «سیستم تعامل اجتماعی» ما را تشکیل میدهد).
تحریک عصب واگ (Vagus Nerve Stimulation)
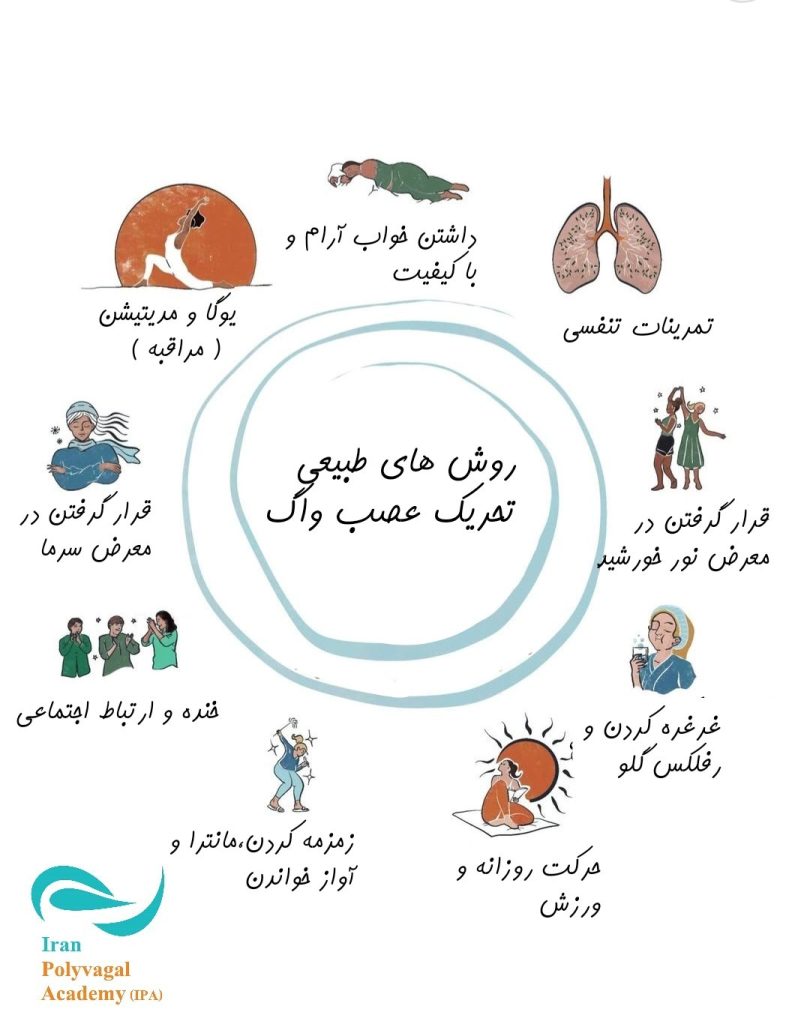
عصب واگ میتواند از طریق روشهای رفتاری طبیعی و مداخلات تکنولوژیک تحریک شود. روشهای طبیعی—مانند تنظیم تنفس، آواپردازی (مثلاً آواز خواندن یا زمزمه کردن)، یوگا و رفتارهای اجتماعی تعاملمحور—میتوانند مسیرهای آوران واگ، بهویژه آنهایی که با مجموعه واگ شکمی (ventral vagal complex) مرتبط هستند، را فعال کنند و در نتیجه ایجاد حالت آرامش، تنظیم هیجانات و حفظ هموستاز را پشتیبانی نمایند.
علاوه بر استراتژیهای رفتاری، تحریک عصب واگ (Vagus Nerve Stimulation, VNS) میتواند از طریق دستگاههای پزشکی و سلامت نیز انجام شود که به دو دسته کلی تقسیم میشوند:
تحریک واگ کاشتنی (Implantable VNS, iVNS):
این دستگاهها بهصورت جراحی در بدن کاشته میشوند و پالسهای الکتریکی به عصب واگ گردنی ارسال میکنند. iVNS توسط سازمان غذا و داروی آمریکا (FDA) برای شرایطی مانند صرع، افسردگی مقاوم به درمان و توانبخشی بعد از سکته مغزی مورد تأیید است.
تحریک واگ غیرتهاجمی (Non-invasive VNS, nVNS):
این دستگاهها تحریک الکتریکی ملایم را به فیبرهای آوران واگ منتقل میکنند—اغلب بهصورت پوستی از طریق شاخه ی گوشی عصب واگ (Auricular Branch of the Vagus Nerve, ABVN)، مسیری حسی که ورودیهای حسی_تنی از گوش خارجی را به ساقه مغز منتقل میکند.
(این روش ها با اسامی زیر در حوزه پژوهشی و درمانی دیده می شود:
tVNS: transcutaneous Vagus Nerve Stimulation
taVNS: transcutaneous auricular V.N.S.
nVNS: none-invasive V.N.S.
که دو نام اول به دستگاه تحریک از مسیر گوش و سومی اغلب به تحریک از مسیر گردنی عصب واگ اشاره دارد)
تحریک این مسیر نشان داده است که میتواند فعالیت پاراسمپاتیک را افزایش دهد (مثلاً افزایش تغییرپذیری ضربان قلب، HRV)، تنظیم هیجانات و مقاومت در برابر استرس را حمایت کرده و التهاب را کاهش دهد. برخی از دستگاههای nVNS برای مصرفکننده قابل دسترس هستند و نیازی به نسخه پزشکی ندارند.
از دیدگاه نظریه پلیوگال (Polyvagal Theory)، تحریک واگ گوش (taVNS) ممکن است مدارهای ساقه مغز زیرساخت سیستم تعامل اجتماعی را از طریق افزایش تون واگ و ایجاد حالات فیزیولوژیک مساعد برای ایمنی و ارتباط، تعدیل کند.
در حالیکه هر دو روش تحریک واگی—چه قابلکاشت (iVNS) و چه غیرتهاجمی (nVNS)—رشتههای آوران واگ را که به هستهی راه نما (NTS) میرسند تحریک میکنند، اثرات حاصل از این تحریک به عواملی مانند فرکانس تحریک، محل آناتومیکی تحریک، و وضعیت سیستم خودمختار بدن فرد بستگی دارد.
(همچنین برخی از دستگاه های تحریک غیرتهاجمی از طریق گوش و گردن نیز تاییدیه هایی مانند سازمان غذا و دارو آمریکا FDA یا CE اروپا را دارند و برای اختلالاتی مانند افسردگی، میگرن و صرع مقاوم به درمان و تاییدیه های پژوهش بالینی برای PTSD و موارد دیگر را دارند).
گزینههای تحریک واگی غیرتهاجمی (nVNS)
دستگاههای تحریک غیرتهاجمی عصب واگ (nVNS) در بازار موجودند و برخی از آنها با پژوهشهای نوظهور در زمینهی کاهش استرس و تنظیم هیجانی پشتیبانی میشوند. افرادی که به این فناوریها علاقهمندند، پیش از استفاده باید به منابع علمی و متخصصان واجد صلاحیت مراجعه کنند.
منابع جامع اخیر تحلیلهای عمیقی از کاربردهای VNS ارائه دادهاند:
- Frasch, M.G., & Porges, E.C. (ویراستاران). (2023). Vagus Nerve Stimulation. مجموعهی Neuromethods، جلد 205. انتشارات Humana، نیویورک، ایالات متحده. https://doi.org/10.1007/978-1-0716-3465-3
- Staats, P., Ayata, C., Lerman, I., & Abd-Elsayed, A. (ویراستاران). (2024). Vagus Nerve Stimulation. انتشارات Academic Press. شابک: 9780128169971
این کتابها به بررسی سازوکارها، کاربردهای بالینی، و مسیرهای آیندهی VNS میپردازند و بینشهای ارزشمندی را برای متخصصان بالینی و پژوهشگران فراهم میکنند.
یکپارچهسازی در سبک زندگی و دستگاههای منتخب (Lifestyle Integration and Curated Devices)
روشهای طبیعی تحریک عصب واگ—مانند تمرینات تنفسی، آواپردازی، حرکت و تعامل اجتماعی—اغلب رایگان، کمهزینه و بهراحتی در زندگی روزمره قابل ادغام هستند. این استراتژیها با فعالسازی مکانیسمهای ذاتی بدن برای آرامش و بازیابی، از تنظیم خودکار و تعادل هیجانی حمایت میکنند.
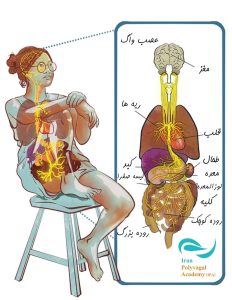
شاهراه تنظیم هموستاز (The Superhighway of Homeostasis)
انسانها دارای ۱۲ جفت عصب جمجمهای هستند که عصب واگ دهمین عصب جمجمهای (Cranial Nerve X) محسوب میشود. نام آن از واژه لاتین vague به معنای «سرگردان» گرفته شده است، زیرا این عصب از پایه مغز تا رودهها امتداد مییابد. این عصب یک شاهراه دوطرفه است که اطلاعات حسی را از بدن به مغز (فیبرهای آوران) و اطلاعات حرکتی را از مغز به بدن (فیبرهای وابران) منتقل میکند.
عصب واگ را میتوان از نظر عملکردی و آناتومیکی در سه بُعد مرتبط تمایز داد:
- منشأ از هستههای متمایز ساقه مغز
—هسته مبهم (Nucleus Ambiguus) که مجموعه واگ شکمی (Ventral Vagal Complex, VVC) را تشکیل میدهد و هسته حرکتی پشتی واگ (Dorsal Motor Nucleus of the Vagus) که مجموعه واگ پشتی (Dorsal Vagal Complex, DVC) را تشکیل میدهد؛
- جانبیسازی شاخههای چپ و راست آن، که عدم تقارنهای اختصاصی هر اندام را نشان میدهند؛
- دامنه توپولوژیک بالاتر و پایینتر از دیافراگم، جایی که فیبرهای واگ شکمی (ventral vagal fibers) عمدتاً ساختارهای فرا دیافراگمی (مانند قلب، ریهها، حلق) را عصبدهی میکنند، در حالی که فیبرهای واگ پشتی (dorsal vagal fibers) عمدتاً اندامهای زیر دیافراگمی (مانند معده و رودهها) را عصبدهی میکنند.
در حالی که DVC عمدتاً با عصبدهی شکمی مرتبط است، تأثیراتی نیز بر ساختارهای فرا دیافراگمی مانند مری تحتانی و بخشهایی از قلب دارد، بهویژه در حالات تهدید یا دفاعی.
حدود ۸۰٪ فیبرهای عصب واگ آوران هستند و بازخورد درونسنجی از اندامهای احشایی NTS
(Nucleus Tractus Solitarius) منتقل میکنند، جایی که این ورودی حسی برای پشتیبانی از تنظیم خودکار تطبیقی یکپارچه میشود.
این سازماندهی آناتومیک-عملکردی، ماهیت سلسلهمراتبی کنترل واگ را نشان میدهد، همانطور که در نظریه پلیوگال (Polyvagal Theory) بیان شده است؛ بهطوری که VVC رفتار اجتماعی انعطافپذیر و متقابل را ممکن میسازد و DVC هموستاز احشایی و پاسخهای دفاعی را پشتیبانی میکند.
فیبرهای وابران هسته مبهم (Nucleus Ambiguus) که منجر به شکلگیری مجموعه واگ شکمی (VVC) میشوند، خروجی پاراسمپاتیک میلینه و سریعالانتقال را عمدتاً به ساختارهای فرا دیافراگمی شامل قلب و عضلات مخطط صورت، سر، حلق، حنجره و مری فوقانی منتقل میکنند.
این فیبرها با سایر فیبرهای وابران احشایی ویژه از طریق اعصاب جمجمهای (V, VII, IX, X, XI) هماهنگ میشوند تا رفتارهای مرکزی سیستم تعامل اجتماعی، مانند آواپردازی گفتاری (vocal prosody)، حالات چهره و تنظیم ضربان قلب را کنترل کنند.
در مقابل، فیبرهای وابران بدون میلین هسته حرکتی پشتی واگ (DVC) منبع اصلی کنترل پاراسمپاتیک اندامهای زیر دیافراگمی هستند و وظایفی مانند گوارش، متابولیسم و حرکات رودهای را تنظیم میکنند.
دستگاه عصبی خودمختار و نظریه پلیوگال (The Autonomic Nervous System and Polyvagal Theory):
دستگاه عصبی خودمختار (Autonomic Nervous System) هموستاز را از طریق تعادل پویا بین فعالسازی سمپاتیک و تعدیل پاراسمپاتیک حفظ میکند.
یکی از مفاهیم کلیدی در نظریه پلیوگال، ترمز وگال (vagal brake) است که به توانایی سیستم واگ شکمی (ventral vagal system) برای کاهش ضربان قلب بدون نیاز به کاهش تون سمپاتیک اشاره دارد—این امر امکان تغییرات سریع وضعیت فیزیولوژیک در پاسخ به شرایط محیطی را فراهم میکند. آریتمی سینوسی تنفسی (RSA)، که یکی از مؤلفههای تغییرپذیری ضربان قلب (HRV) است، و کارایی وگال (vagal efficiency) بهعنوان شاخصهایی از تون واگ شکمی و پاسخدهی آن عمل میکنند و نشان میدهند که سیستم چقدر مؤثر میتواند آرامش و انعطافپذیری فیزیولوژیک را پشتیبانی کند.
عصب واگ و سیستم تعامل اجتماعی (The Vagus Nerve and the Social Engagement System, SES):
سیستم تعامل اجتماعی (SES) در مجموعه واگ شکمی (VVC) مستقر است و با اعصاب جمجمهای V, VII, IX, X و XI هماهنگ میشود.
هنگامی که نوروسپشن (neuroception) (درک عصبی ناخودآگاه) ایمنی را تشخیص میدهد، VVC سیستمهای دفاعی را مهار کرده و رفتارهایی مانند آواپردازی گفتاری (vocal prosody)، حالات چهره و تثبیت نگاه (gaze stabilization) را بهبود می دهد.
شاخه ی گوشی عصب واگ (Auricular Branch of the Vagus Nerve, ABVN):
ABVN یک مسیر حسی آوران است که از گره فوقانی (ژوگولار) عصب واگ منشأ میگیرد. این شاخه سیگنالهای حسی_تنی از گوش خارجی را به NTS
(Nucleus Tractus Solitarius) منتقل می کند.
اگرچه ABVN بخشی از اجزای حرکتی SES نیست، میتواند وضعیت خودمختار بدن را تحت تأثیر قرار دهد و هدف تحریک واگ گوش از طریق پوست (transcutaneous auricular VNS, taVNS) است—یک روش غیرتهاجمی که شواهد روزافزونی از نقش آن در تنظیم استرس و هیجانات وجود دارد.
-
Previous Post
تعیین وقت

